Šiuolaikinė medicina siūlo daugybę sprendimų poroms, susiduriančioms su nevaisingumu. Viena iš tokių pažangių procedūrų yra intracytoplazminė spermos injekcija (ICSI), kuri tapo neatsiejama pagalbinio apvaisinimo (IVF) proceso dalimi. Nors ICSI žymiai padidino vaisingumo gydymo sėkmės rodiklius, ypač esant vyro nevaisingumui, vis dar išlieka susirūpinimas dėl galimos jos įtakos vaisiaus apsigimimams. Šiame straipsnyje gilinsimės į ICSI procedūrą, nevaisingumo priežastis, taip pat analizuosime mokslinius duomenis ir specialistų nuomones apie ICSI ir vaisiaus apsigimimų ryšį.
Nevaisingumo samprata ir kreipimasis į specialistus
Nevaisingumas yra sudėtinga medicininė būklė, apibūdinama kaip nesugebėjimas pastoti per 12 mėnesių reguliarių, apsaugos nenaudojančių lytinių santykių, kurie vyksta ne rečiau kaip 2-3 kartus per savaitę. Tačiau šis laikotarpis sutrumpėja iki 6 mėnesių, jei moteris yra vyresnė nei 35 metų, arba jei yra žinomi rizikos veiksniai, tokie kaip policistinių kiaušidžių sindromas, nereguliarus menstruacinis ciklas, dubens organų operacijos, diagnozuota ar operuota endometriozė, persirgtos lytinių takų infekcijos ar vyrui nustatytos sveikatos problemos, galinčios paveikti vaisingumą. Taip pat svarbu nepamiršti antrinio nevaisingumo, kai pora, jau turinti vaikų, susiduria su sunkumais bandydama susilaukti dar vieno. Tokiais atvejais taip pat rekomenduojama kreiptis į specialistus.

Išsamūs tyrimai - poros bendras "projektas"
Sėkmingam vaisingumo gydymui būtini išsamūs tyrimai abiem partneriams, nes nevaisingumas yra bendra poros problema. Gydytojai individualiai parenka tyrimų planą, siekdami nustatyti pagrindinius vaisingumo aspektus: ar vyksta ovuliacija (tai padeda nustatyti ultragarsinis tyrimas ir progesterono kiekio kraujyje rezultatai), ar kiaušintakiai yra pratakūs, ir ar gimda bei jos gleivinė tinkamos embriono įsitvirtinimui.
Moterims atliekami kraujo hormonų tyrimai (FSH, LH, estrogenai ir kt. ciklo pradžioje, progesteronas - likus 7 dienoms iki menstruacijų), gimdos ir kiaušidžių ultragarsinis tyrimas, kiaušintakių praeinamumo įvertinimas. Esant reikalui, atliekamos minimaliai invazinės diagnostinės operacijos, tokios kaip histeroskopija (gimdos ertmės ištyrimas) ir laparoskopija (mažojo dubens bei pilvo ertmės įvertinimas).
Vyrams svarbiausias tyrimas yra spermograma, kuri padeda nustatyti apie 30% nevaisingumo priežasčių. Jos metu vertinama spermos kokybė, spermatozoidų kiekis, judrumas ir forma. Jei spermogramos rezultatai pakitę, vyrą gali konsultuoti urologas, endokrinologas ar genetikas.
Dažniausios nevaisingumo priežastys
Nevaisingumo priežastys yra įvairios ir gali lemti iki 1/3 atvejų moterų ligos: ovuliacijos sutrikimai (apie 25%), policistinių kiaušidžių sindromas, skydliaukės veiklos sutrikimai, padidėjęs prolaktino kiekis, priešlaikinis kiaušidžių išsekimas, gretutinės ligos, kiaušintakių problemos (apie 20%), endometriozė (10-15%).
Dar 30% nevaisingumo priežasčių lemia vyrai, susijusios su spermos kokybės sutrikimais: sumažėjęs spermatozoidų kiekis, pakitęs judrumas, netaisyklinga forma. Likusius 30-40% sudaro abiejų partnerių veiksniai arba neaiškios priežastys.
Partnerių atsakomybė ir nesuderinamumas
Svarbu suprasti, kad nevaisingumas nėra vienos lyties problema. Statistika rodo, kad maždaug 30% atvejų priežastis slypi moters organizme, 30% - vyro, o dar 30% - abiejų partnerių sveikatoje arba lieka nenustatyta. Todėl moterų kaltinimas yra nepagrįstas ir pasenęs požiūris.
Partnerių nesuderinamumas taip pat gali paveikti pastojimo galimybes. Tai gali būti imunologinis nesuderinamumas (tam tikri antikūnai), genetinis nesuderinamumas (genetiniai pokyčiai), psichologiniai veiksniai (stresas, įtampa santykiuose) ar lytinių santykių įpročiai ir dažnis.
Tiriant nevaisingumo priežastis, beveik pusėje atvejų nustatomi tam tikri genetiniai pokyčiai, susiję su krešėjimo sistemos sutrikimais, policistinių kiaušidžių fenotipu, Y chromosomos mikrodelecijomis, MTHFR geno pokyčiais ar genų pokyčiais, lemiančiais hormonų receptorių pokyčius. Genetinių tyrimų dėka galima geriau suprasti nevaisingumo priežastis, tačiau genų redagavimas išlieka ateities perspektyva.
Amžius ir vaisingumas
Moters vaisingumas natūraliai mažėja, ypač po 35 metų. Vyresnėms moterims didėja persileidimo, nėštumo ir vaisiaus vystymosi sutrikimų rizika. Tačiau šiuolaikinė medicina siūlo tikslesnius tyrimus ir pažangią diagnostiką, leidžiančią šias rizikas įvertinti. Planuojant nėštumą vyresniame amžiuje svarbu įvertinti kiaušidžių rezervą (AMH hormono tyrimas). Kai kurioms moterims, sulaukusioms 35 metų, verta apsvarstyti galimybę išsaugoti lytines ląsteles ateičiai.

Gyvenimo būdo įtaka vaisingumui
Nors sveikas gyvenimo būdas didina pastojimo tikimybę, jis negarantuoja sėkmės. Svarbūs veiksniai yra mityba ir kūno svoris: tiek per mažas, tiek per didelis svoris gali trukdyti pastoti. Per didelis fizinis aktyvumas taip pat gali išbalansuoti hormonų sistemą. Stiprus ar ilgalaikis stresas neigiamai veikia tiek natūralų pastojimą, tiek vaisingumo gydymo rezultatus. Žalingi įpročiai (rūkymas, alkoholis, narkotinės medžiagos, elektroninės cigaretės) neigiamai veikia vaisingumą ir lytinių ląstelių kokybę. Pernelyg didelis kofeino vartojimas (daugiau nei 5 puodeliai kavos per dieną) gali padidinti nevaisingumo ir persileidimų riziką. Folio rūgštis gerina lytinių ląstelių kokybę ir mažina apsigimimų riziką. Vitamino D palaikymas svarbus abiem partneriams. Vyrams gali būti rekomenduojami antioksidantai ir vitaminai, gerinantys spermos kokybę.
Pagalbinio apvaisinimo metodai: IVF ir ICSI
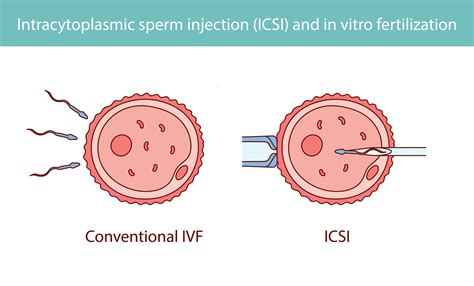
Vienas efektyviausių nevaisingumo gydymo metodų yra pagalbinis apvaisinimas, kurio vienas iš etapų - IVF (apvaisinimas mėgintuvėlyje). IVF procedūra apima kiaušidžių funkcijos stimuliaciją vaistais, siekiant subrandinti kuo daugiau kiaušialąsčių, jų surinkimą, apvaisinimą laboratorijoje ir vėliau embrionų perkėlimą į gimdą.
ICSI (intracitoplazminė spermos injekcija) yra IVF technikos dalis, taikoma, kai nepavyksta netiesioginis IVF, t. y., kai spermatozoidas neprasiskverbia į kiaušialąstę, vyro spermoje yra tik keli spermatozoidai arba jie nesubręsta. ICSI metu, naudojant specialią mikropipetę, vienas spermatozoidas yra tiesiogiai suleidžiamas į moters kiaušialąstės citoplazmą. Ši procedūra ypač naudinga sprendžiant vyrų nevaisingumo problemas, tokias kaip prastas spermatozoidų judrumas, sumažėjęs jų skaičius ar nesugebėjimas prasiskverbti į kiaušialąstę.
ICSI ir vaisiaus apsigimimų rizika: moksliniai duomenys ir nuomonės
Pastaruoju metu nerimą kelia informacija, kad dirbtinio apvaisinimo metu pradėti vaikai gali dažniau patirti įgimtų anomalijų. Moksliniai tyrimai rodo, kad apsigimimų rizika po IVF apskritai yra šiek tiek didesnė (apie 2%) nei pastojus natūraliai. Tačiau tai yra labai mažas procentas, ir svarbu suprasti, kad individualios aplinkybės gali skirtis.
Australijoje paskelbta, kad vaikams, pradėtiems po IVF, yra dvigubai didesnė rizika gimti su vienu iš 10 stambių apsigimimų, tokių kaip kiškio lūpa, diafragmos išvarža, nenusileidusiomis sėklidėmis ar stuburo kanalo anomalijomis. Tačiau kiti tyrimai, atlikti pasaulyje, nerodo reikšmingo skirtumo tarp vaikų, gimusių po pagalbinio apvaisinimo, ir gimusių natūraliai, kalbant apie apskritai sveikatos sutrikimus. Pasaulyje apie 2 iš 10 vaikų gimsta po pagalbinio apvaisinimo, ir ilgalaikė šių vaikų stebėsena rodo, kad jie auga sveiki.
Svarbu pabrėžti, kad ICSI procedūra, nors ir leidžia apvaisinti kiaušialąstę, kai natūralus apvaisinimas neįmanomas, yra labai sudėtingas procesas, kurio metu svarbūs daugybė biologinių etapų, retai galinčių būti įtakojami naujausių technologijų. Paties ICSI metodo tiesioginis ryšys su apsigimimais nėra galutinai įrodytas ir yra nuolat tiriamas. Kai kurie specialistai pastebi, kad didesnė rizika gali būti susijusi ne tiek su pačia ICSI technika, kiek su pirminėmis nevaisingumo priežastimis, kurios gali būti genetinės kilmės ir perduodamos vaikui nepriklausomai nuo apvaisinimo metodo. Todėl, tiriant nevaisingumo priežastis, genetiniai tyrimai yra labai svarbūs.
Nors kai kurie gydytojai ir pacientai išreiškia susirūpinimą dėl ICSI ir apsigimimų sąsajos, svarbu atkreipti dėmesį į tai, kad sprendimą dėl procedūros pasirinkimo priima gydytojas, atsižvelgdamas į individualią situacijos specifiką ir galimas rizikas. Nėra pagrindo manyti, kad gydytojai sąmoningai siūlytų procedūras, kurios žymiai didina apsigimimų riziką, siekdami pasipelnyti. Priešingai, jų tikslas yra padėti porai susilaukti sveiko vaiko.
Ateities perspektyvos ir rekomendacijos
Mokslas nuolat tobulėja, ir galima tikėtis, kad ateityje pagalbinio apvaisinimo metodai taps dar efektyvesni ir saugesni. Dirbtinis intelektas jau dabar padeda parenkant geriausią embriono implantavimo laiką, o genetiniai tyrimai atliekami be pavojaus embrionams.
Svarbiausia yra nedelsti ir nebijoti kreiptis į specialistus, jei kyla sunkumų pastojant. Išsamūs tyrimai, atviras bendravimas su gydytojais ir pasitikėjimas gydymo procesu yra svarbiausi žingsniai link svajonės apie vaiką įgyvendinimo. Nors ICSI ir kiti pagalbinio apvaisinimo metodai kelia tam tikrų etinių ir moralinių klausimų, taip pat susijusių su galimomis rizikomis, jie suteikia viltį daugybei šeimų ir padeda sukurti naują gyvybę.