Susilaukti vaiko - vienas didžiausių gyvenimo džiaugsmų, tačiau ne visoms poroms šis procesas klostosi lengvai. Lietuvoje, kaip ir visame pasaulyje, vis daugiau porų susiduria su nevaisingumo iššūkiais, kuriuos padeda įveikti modernios medicinos technologijos, tarp jų ir pagalbinis apvaisinimas. Ši procedūra suteikia viltį tiems, kuriems natūraliai pastoti yra itin sunku ar neįmanoma.
Kas yra pagalbinis apvaisinimas ir kodėl jis reikalingas?
Pagalbinis apvaisinimas - tai medicininės pagalbos būdas, skirtas padėti poroms susilaukti vaikų, kai natūralus apvaisinimas yra komplikuotas ar nepasiekiamas. Tai apima dirbtinį lytinių ląstelių (spermos ir kiaušialąsčių) suliejimą, kuris atliekamas, kai pora susiduria su nevaisingumu dėl įvairių priežasčių. Manoma, kad Lietuvoje su nevaisingumu gali susidurti apie 10-20% porų.
Nevaisingumo priežastys gali būti įvairios ir kompleksinės. Moterims jos dažnai siejamos su kiaušidžių veiklos sutrikimais, kiaušintakių nepraeinamumu ar mažojo dubens anatomijos pakitimais. Vyrams pagrindinė nevaisingumo priežastis dažniausiai yra spermos kokybės sutrikimai, pavyzdžiui, nepakankamas spermatozoidų skaičius, jų judrumo ar morfologijos problemos. Nevaisingumą gali lemti tiek moters, tiek vyro sveikatos būklė, o kartais - ir abiejų partnerių bendros problemos.
Prieš rekomenduojant dirbtinį apvaisinimą, gydytojai visuomet pirmiausia apsvarsto kitus nevaisingumo gydymo būdus, atsižvelgiant į nustatytas priežastis. Tai gali būti lytinių santykių laiko parinkimas, medikamentinis gydymas ar net mikrochirurginės operacijos. Tik tuomet, kai šie metodai yra nepakankami ar neįmanomi, kreipiamasi į pagalbinio apvaisinimo procedūras.

Kaip vyksta pagalbinio apvaisinimo procesas?
Pagalbinio apvaisinimo kelionė prasideda nuo poros apsilankymo pas specialistą. Konsultacijos metu gydytojas surenka išsamią informaciją apie poros medicininę istoriją, išsiaiškina galimas nevaisingumo priežastis ir paskiria reikalingus laboratorinius bei diagnostinius tyrimus. Atlikus visus būtinus tyrimus, įvertinus poros sveikatos būklę ir hormonų koncentraciją, sudaromas individualus gydymo planas. Jei prireikia, gali būti konsultuojamasi su kitais specialistais, pavyzdžiui, endokrinologu ar infekcinių ligų gydytoju.
Pagalbinio apvaisinimo procedūros skirstomos į kelis pagrindinius etapus:
Lytinių ląstelių paruošimas:
- Kiaušialąsčių surinkimas: Moters organizmas stimuliuojamas specialiais hormoniniais vaistais, skatinančiais subręsti didesnį kiekį folikulų, o kartu ir kiaušialąsčių. Šis procesas atidžiai stebimas atliekant echoskopiją. Kai folikulai pasiekia tinkamą dydį, atliekama transvaginalinė punkcija - ultragarsu kontroliuojamas kiaušidžių dūrimas, kurio metu išsiurbiamas folikulų turinys, kuriame ieškoma kiaušialąsčių. Ši procedūra paprastai atliekama su trumpalaike narkoze, o moteris klinikoje praleidžia apie dvi valandas.
- Spermos surinkimas: Vyro sperma surenkama masturbacijos būdu specializuotoje klinikos laboratorijoje. Kai kuriais atvejais, esant ypač sunkiam nevaisingumui, spermatozoidai gali būti paimami tiesiai iš sėklidžių specialia adata (pvz., TESA procedūros metu). Svarbu paminėti, kad siekiant užtikrinti procedūros kokybę, surinktos spermos iš namų atsivežti negalima. Surinkta sperma specialiai paruošiama laboratorijoje: atskiriami judrūs ir tinkamai morfologiškai išsivystę spermatozoidai, siekiant padidinti apvaisinimo galimybes.
Apvaisinimas:
- Intrauterininė inseminacija (IUI): Tai viena paprasčiausių pagalbinio apvaisinimo procedūrų. Specialiai paruoštas vyro spermos mėginys surenkamas į vienkartinį kateterį ir švirkščiamas tiesiai į moters gimdą, apvaisinimo procesui vykstanti moters kūne. Šis metodas patrauklus tuo, kad nereikalauja chirurginės invazijos ar nejautros, yra nesudėtingas ir neskausmingas. IUI gali būti atliekama natūraliame cikle ovuliacijos metu arba stimuliuojant ovuliaciją vaistais.
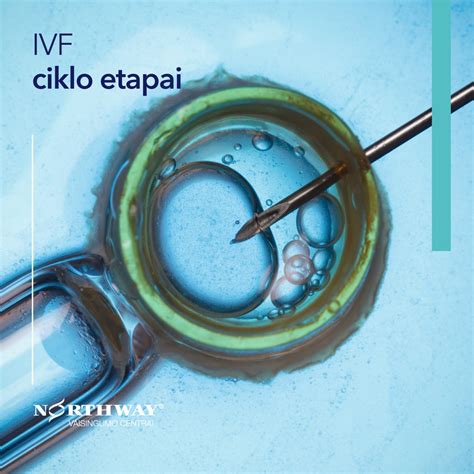
- Apvaisinimas mėgintuvėlyje (In Vitro Fertilization, IVF): Tai plačiausiai žinomas ir vienas veiksmingiausių pagalbinio apvaisinimo metodų. Šiuo atveju apvaisinimas vyksta ne moters organizme, o specializuotoje embriologijos laboratorijoje. Surinktos kiaušialąstės patalpinamos į specialias terpes, kuriose palaikoma gyvybingumą užtikrinančios medžiagos. Vėliau į šias terpes įlašinamas specialiai paruoštos spermos kiekis, leidžiant spermatozoidams apvaisinti kiaušialąstes. Jei spermatozoidų kiekis ar judrumas yra itin prastas, gali būti taikoma mikromanipuliacinė procedūra - intracitoplazminė spermos injekcija (ICSI). Jos metu vienas tinkamiausias spermatozoidas, naudojant mikromanipuliatorių, tiesiogiai įšvirkščiamas į kiekvieną kiaušialąstę. Tai leidžia įveikti sunkias vyrų nevaisingumo formas.
Embrionų auginimas ir perkėlimas: Po apvaisinimo susidariusi ląstelė vadinama zigota. Ji pradeda dalintis ir vystytis, tapdama dviejų, vėliau keturių ir daugiau ląstelių turinčiu embrionu. Šie embrionai auginami specialiuose laboratorijos inkubatoriuose, kuriuose palaikomas pastovus temperatūros ir drėgmės režimas, atkartojant artimą natūraliai terpei aplinką. Po kelių dienų auginimo (dažniausiai 2, 3, 5 ar 6 dienas), gydytojo ir embriologo sprendimu, geriausias embrionas (ar keli) perkeliamas į moters gimdą naudojant specialų minkštą, vienkartinį kateterį.
Nėštumo patvirtinimas ir priežiūra: Po embrionų perkėlimo prasideda laukimo laikotarpis, kurio metu svarbu laikytis gydytojo rekomendacijų. Po tam tikro laiko atliekamas nėštumo testas, kuris patvirtina, ar procedūra buvo sėkminga. Jei nėštumas pasitvirtina, prasideda jo priežiūros etapas.
Teisiniai ir etiniai aspektai bei valstybės parama
Pagalbinio apvaisinimo teisinis ir etinis reguliavimas yra svarbus aspektas, užtikrinantis procedūrų saugumą ir teisėtumą. Lietuvoje teisė į vaiko susilaukimą dirbtinio apvaisinimo būdu yra saugoma teisės į privataus ir šeimos gyvenimo gerbimą. Tačiau, kaip ir bet kurioje kitoje medicininėje srityje, dirbant su žmogaus ląstelėmis, egzistuoja tam tikri apribojimai ir sąlygos.
Vienas iš svarbių etinių apribojimų yra tai, kad dirbtinio apvaisinimo procedūra negali būti naudojama žmogaus klonavimui. Taip pat neleidžiama pasirinkti vaiko lyties, išskyrus specifinius atvejus, kai vaiko lytis gali lemti paveldėtą genetinę ligą.
Informacija apie konkretų dirbtinio apvaisinimo atvejį ir donorystę yra laikoma paslaptimi. Jei buvo naudojamos donoro lytinės ląstelės, donoro tapatybė negali būti atskleista pacientams, o pacientų tapatybė - donorui. Asmeniniai duomenys saugomi specialiuose nevaisingų šeimų ir dirbtinės reprodukcijos registruose, kuriuos naudoja medicinos įstaigos, ir šie registrai nėra viešai prieinami.
Nuo 2016 metų pabaigos Lietuvoje yra kompensuojami du pagalbinio apvaisinimo ciklai. Valstybė finansuoja šias paslaugas, jei yra įvykdyti tam tikri įstatyme nustatyti reikalavimai. Porai, norinčiai gauti kompensaciją, reikia turėti šeimos gydytojo arba gydytojo ginekologo siuntimą dėl pagalbinio apvaisinimo procedūros. Be to, bus prašoma pateikti asmens tapatybę ir santuoką patvirtinančius dokumentus bei pasirašyti informuoto sutikimo formas. Jei reikalavimai neatitinkami, valstybė nefinansuos procedūros. Gydytojų specialistų konsultacijos, kompensuojamos Privalomojo sveikatos draudimo fondo (PSDF) biudžeto lėšomis, yra nemokamos, tačiau būtina pateikti tinkamai išrašytą ir galiojantį siuntimą.
Pagalbinio apvaisinimo komplikacijos ir prevencija
Nors pagalbinio apvaisinimo procedūros yra pažengusios ir saugios, kaip ir bet kokia medicininė intervencija, jos gali turėti komplikacijų. Viena iš retesnių, tačiau potencialiai pavojingų komplikacijų, praeityje būdavo kiaušidžių perstimuliavimo sindromas. Šiuo metu, dėl pažangesnių vaistų ir tikslesnių protokolų, jis pasireiškia vis rečiau.
Pagrindine dabartine pagalbinio apvaisinimo komplikacija laikomas daugiavaisis nėštumas. Nors daugiavaisio nėštumo tikimybė yra didesnė nei natūraliai pastojus, jis gali kelti didesnę riziką tiek motinos, tiek būsimų vaikų sveikatai. Lietuvoje, pagal turimus duomenis, apie 20% daugiavaisio nėštumo atvejų įvyksta po pagalbinio apvaisinimo procedūrų, o tai viršija Europos vidurkį (apie 14%).
Siekiant sumažinti daugiavaisio nėštumo riziką, Lietuvoje veikiančios medicinos įstaigos, tokios kaip Kauno klinikų Reprodukcinės medicinos centras, siekia sekti Skandinavijos šalių pavyzdžiu. Skandinavijos šalyse apie 80% atvejų į gimdą perkeliamas tik vienas embrionas, taip efektyviai reguliuojant daugiavaisio nėštumo tikimybę. Kauno klinikose taip pat stengiamasi perkelti tik vieną, geriausiai išsivystiusį embrioną, daugiau nei 70% atvejų, taip išvengiant nereikalingos rizikos.
IVF ciklas - kas tai? Pagalbinio apvaisinimo procedūros ir naujovės | Vaisingumo šaknys #34
Paslaugas teikiančios įstaigos ir naujausios technologijos
Lietuvoje pagalbinio apvaisinimo paslaugas teikia kelios specializuotos klinikos ir medicinos centrai. Tarp jų - UAB „Vaisingumo klinika“ Vilniuje, Kauno klinikų Reprodukcinės medicinos centras, taip pat „Northway“ vaisingumo centrai Vilniuje, Kaune ir Klaipėdoje. Šios įstaigos teikia visą kompleksą paslaugų - nuo konsultacijų ir tyrimų iki pačių procedūrų ir nėštumo priežiūros.
„Northway“ vaisingumo centrai siūlo ne tik įprastas pagalbinio apvaisinimo paslaugas (IUI, IVF), bet ir pažangesnes mikromanipuliacines procedūras, tokias kaip ICSI, PICSI, spermatozoidų aspiraciją iš sėklidžių (TESA) ir jų judrumo atstatymą, atvirą sėklidžių biopsiją (Micro-TESE). Taip pat teikiamos embrionų bei lytinių ląstelių vitrifikacijos (šaldymo) paslaugos, kurios leidžia išsaugoti vaisingumą ar ateityje panaudoti lytines ląsteles. Be to, kai kuriuose centruose, pavyzdžiui, „Northway“ vaisingumo centre Rygoje, vykdomos kiaušialąsčių, spermos bei embrionų donorystės programos, teikiama pagalba vienišoms moterims, kurioms reikalingas apvaisinimas su donoro lytinėmis ląstelėmis.
Sėkmė, taikant tiek IUI, tiek IVF procedūras, priklauso nuo daugybės veiksnių: poros fizinės ir psichologinės būsenos, patiriamo streso, gyvenimo būdo, anksčiau persirgtų ligų, partnerių amžiaus ir moters svorio, kuris lemia hormonų apykaitą. Todėl svarbu ne tik medicininė procedūra, bet ir bendras poros pasiruošimas bei rūpestis savo sveikata.
Pagalbinis apvaisinimas - tai ne tik medicininė intervencija, bet ir sudėtingas emocinis procesas, kurio metu pora patiria įvairių jausmų: laukimą, nerimą, kartais nusivylimą ar sumišimą. Tikima, kad kuo daugiau poros žinos apie tyrimus ir gydymo procesą, tuo mažiau nerimo ir rūpesčių jie jaus dėl savo būklės, o tai gali teigiamai prisidėti prie sėkmingo rezultato.
tags: #fecondazione #ovuli #fecondazione #assistita