Vaisingumo klinikos pastaruoju metu vis dažniau tampa ne tik medicininės pagalbos, bet ir vilties bei naujo gyvenimo šaltiniu daugeliui šeimų, susiduriančių su nevaisingumo problema. Nors statistika rodo, kad net kas penkta pora Lietuvoje susiduria su sunkumais susilaukiant vaikų, ši tema vis dar dažnai apgaubta paslapties šydu, o pagalbinio apvaisinimo procedūros, ypač blastocistų perkėlimas, kartais nepasiekia norimo rezultato. Šis straipsnis siekia išsamiai aptarti galimas blastocistų perkėlimo neigiamų rezultatų priežastis, pradedant nuo pačių embrionų vystymosi ypatumų ir baigiant aplinkos bei medicininės priežiūros įtaka.
Embriono vystymosi kelias iki blastocistos stadijos

Norint suprasti blastocistų perkėlimo nesėkmių priežastis, būtina pirmiausia suvokti patį embriono vystymosi procesą. Po apvaisinimo, kiaušialąstė tampa zigota, kuri pradeda sparčiai dalintis. Šio proceso metu, embrionas yra apsaugotas specializuotu apvalkalu, vadinamu zona pellucida. Šis apvalkalas, primenantis vištos kiaušinio lukštą, atlieka gyvybiškai svarbią apsauginę funkciją, saugodamas besivystantį embrioną nuo išorinių pavojų ir nepageidaujamų aplinkos poveikių.
Paprastai, po kelių dienų intensyvaus dalijimosi, embrionas pasiekia blastocistos stadiją. Šiame etape blastocistą sudaro jau apie 200 ląstelių, o jos implantacijos paviršius tampa žymiai didesnis. Dėl šio didesnio ploto ir aukštesnio vystymosi lygio, blastocista turi didesnę galimybę sėkmingai implantuotis gimdos gleivinėje, lyginant su mažesniais, mažiau išsivysčiusiais embrionais. Todėl būtent blastocistų auginimas laboratorijos sąlygomis leidžia vaisingumo specialistams atrinkti tik sveikiausius ir gyvybingiausius embrionus, kurie vėliau bus perkelti į pacientės gimdą. Šis metodas ne tik padidina sėkmingo nėštumo tikimybę, bet ir ženkliai sumažina galimybę, jog nėštumas bus daugiavaisis, taip užtikrinant didesnę saugą tiek motinai, tiek būsimiems vaikams.
In Vitro Fertilizacija (IVF): pasiruošimas ir procedūros etapai
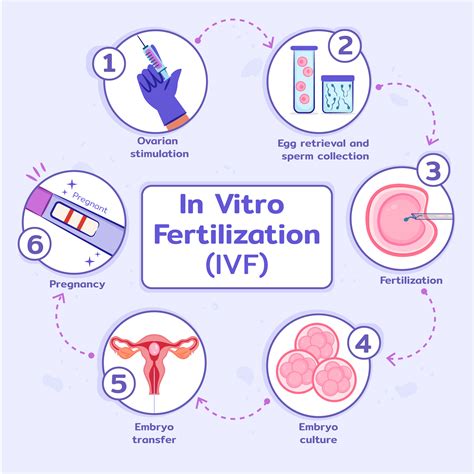
Pagalbinis apvaisinimas, plačiai žinomas kaip In Vitro Fertilizacija (IVF), yra sudėtinga, bet kartu ir labai efektyvi procedūra, kurios metu kiaušialąstės apvaisinamos laboratorijos sąlygomis, o ne tiesiogiai moters organizme. Prieš pradedant pačią IVF procedūrą, atliekamas išsamus pacientų ištyrimas, siekiant nustatyti nevaisingumo priežastis ir parinkti optimalų gydymo planą. Šis ištyrimas vyksta remiantis Lietuvos Respublikos Sveikatos Apsaugos Ministro įsakymais, užtikrinant procedūrų saugumą ir efektyvumą.
Pagrindiniai pasiruošimo etapai apima:
- Kiaušidžių stimuliacija: Šis procesas atliekamas medikamentų pagalba. Kasdien pacientėms suleidžiama paskirta vaistų dozė, skatinanti kiaušidžių folikulų augimą. Stimuliacijos pagrindinis tikslas - subrandinti daugiau ir geresnės kokybės kiaušialąsčių, nei įvyksta natūralaus moters organizmo ciklo metu. Tai didina tikimybę gauti pakankamą kiekį tinkamų kiaušialąsčių apvaisinimui.
- Folikulų punkcija: Kai folikulai pasiekia tinkamą dydį ir brandą, atliekama procedūra, kurios metu jie yra punktuojami ir iš jų paimamos subrendusios kiaušialąstės. Ši procedūra atliekama ambulatorinėmis sąlygomis, taikant vietinę ar bendrą nejautrą.
Svarbu paminėti, kad pagalbinis apvaisinimas neatliekamas, jei moteriai nustatyta rimtų gimdos defektų, dėl kurių neįmanoma išnešioti vaisiaus, arba jei ji neturi gimdos.
Potencialios komplikacijos ir rizikos IVF procese
Nors IVF procedūra yra pažengusi ir saugi, kaip ir bet kuri medicininė intervencija, ji gali sukelti tam tikrų komplikacijų ar rizikų. Viena iš tokių būklių, galinčių išsivystyti ruošiant moterį pagalbinio apvaisinimo procedūrai, yra kiaušidžių perstimuliavimo sindromas (OHSS). Svarbu pabrėžti, kad OHSS nereikia sieti su vaistų perdozavimu stimuliacijos metu. Tai sudėtinga organizmo reakcija į stimuliacinius hormonus. Sunkaus laipsnio hiperstimuliacija pasitaiko gana retai, tik apie 0,5 proc. atvejų.
Kita galima komplikacija, nors ir ne dažna, yra kraujavimas po kiaušidžių punkcijos, kuris gali pasireikšti į pilvo ertmę arba į išorę. Tačiau, modernūs gydymo protokolai ir patyrusių specialistų darbas leidžia šias rizikas gerokai sumažinti. Svarbu žinoti, kad ovuliacijos skatinimas, ruošiantis pagalbinio apvaisinimo procedūrai, neturi neigiamos įtakos bendrai moters sveikatos būklei.
Naujovės ir pažanga vaisingumo gydyme
Lietuvoje pagalbinio apvaisinimo procedūros pradėtos taikyti prieš daugiau nei 26 metus. Per šį laikotarpį medicina ir technologijos padarė milžinišką pažangą. Atsirado nauji, modernesni gydymo protokolai, kurie leidžia efektyviau stimuliuoti kiaušides ir tuo pačiu sumažinti kiaušidžių hiperstimuliacijos sindromo dažnį.
Viena iš svarbiausių inovacijų buvo ICSI (Intracytoplasminė spermatozoido injekcija) procedūros įdiegimas. Lietuvoje pirmoji ICSI procedūra atlikta 2001 metais. Ši technika leidžia apvaisinti kiaušialąstę net esant itin mažam spermatozoidų kiekiui ar jų judrumui, kai įprastas apvaisinimas būtų neįmanomas.
Kiaušialąstės apvaisinimas spermatozoidais laboratorijoje – ICSI vaizdo įrašas
Taip pat žymiai patobulėjo embrionų šaldymo metodika. Šaldymo ir atšildymo procesų kokybės pagerėjimas lėmė žymiai didesnę pastojimo tikimybę po atšildytų embrionų perkėlimo. Be to, sėkmingai įdiegta kiaušialąsčių užšaldymo technologija, kuri suteikia moterims galimybę išsaugoti savo vaisingumą ir bandyti susilaukti vaikų vėlesniame gyvenimo laikotarpyje. Tai ypač svarbu moterims, kurios dėl medicininių priežasčių ar asmeninių aplinkybių atideda motinystę. Žinoma, su metais pastojimo galimybės natūraliai mažėja, o amžius gali sukelti įvairias vaisingumo problemas, todėl kiaušialąsčių užšaldymas tampa vis populiaresne vaisingumo išsaugojimo strategija.
Nevaisingumo psichologiniai aspektai ir pagalbos paieška

Nevaisingumas yra ne tik medicininė, bet ir didžiulis psichologinis išbandymas visai šeimai. Poros, negalinčios sulaukti vaikų, dažnai išgyvena stiprų stresą, nerimą ir nusivylimą. Daugybė mokslinių tyrimų patvirtina, kad nevaisingos poros statistiškai dažniau serga depresija ir kitomis psichologinėmis ligomis, lyginant su kitomis šeimomis, kurios neturi tokių problemų. Ši situacija dar labiau apsunkina ir taip sudėtingą nevaisingumo gydymo procesą.
Nors pagalbinis apvaisinimas dažniausiai nėra pirmasis gydymo būdas, kurio pora griebiasi, jis tampa neišvengiama galimybe, kai kiti metodai nepadeda. Prieš pradedant IVF, gydytojai rekomenduoja išbandyti kitus, mažiau invazinius gydymo metodus, kurių pasirinkimas priklauso nuo konkrečios nevaisingumo priežasties.
Embriologo vaidmuo ir laboratorijos aplinkos svarba

Vaisingumo klinikos neįsivaizduojamos be modernios pagalbinio apvaisinimo laboratorijos ir joje dirbančių aukštos kvalifikacijos embriologų. Būtent nuo jų profesionalumo, kruopštumo ir atsidavimo dažnai priklauso, ar moters kūne užsimegs nauja gyvybė. Embriologai yra tie specialistai, kurie dirba su lytinėmis ląstelėmis - kiaušialąstėmis ir spermatozoidais - bei pačiais pirmaisiais embriono vystymosi etapais.
Žmogaus embrionu laikomas organizmas nuo apvaisintos kiaušialąstės iki 8 vystymosi savaitės. Tačiau pagalbinio apvaisinimo procedūrų kontekste, embrionas yra 2-8 nediferencijuotų ląstelių organizmas. Kiaušialąstės gaunamos kiaušidžių punkcijos metu, o spermatozoidai - iš spermos mėginio. Jeigu spermoje spermatozoidų nerandama (diagnozuojama azoospermija), tam tikrais atvejais spermatozoidai gali būti gaunami tiesiai iš sėklidžių.
Kiaušialąstės ir spermatozoidai nėra dirbtinai sukuriami. Kad kiaušialąstė galėtų būti apvaisinta, pakanka ją patalpinti į terpę, kurioje būtų pakankamas kiekis gyvybingų spermatozoidų. Laboratorijoje embriologai sukuria sąlygas, kurios leidžia spermatozoidams pasiekti kiaušialąstę ir ją apvaisinti. Jei moters organizme spermatozoidai neranda kelio pas kiaušialąstę arba jiems netinka aplinka, laboratorijoje sukuriama ideali „susitikimo“ terpė.
Ypač sudėtingose situacijose, kai spermatozoidų judrumas yra labai mažas arba jų skaičius itin ribotas, embriologai atlieka ICSI procedūrą. Naudodami specializuotą mikroskopinę įrangą ir ploną adatėlę, jie įterpia vieną, kruopščiai atrinktą, morfologiškai taisiklingą ir judrų spermatozoidą tiesiai į kiaušialąstės citoplazmą.
Po apvaisinimo, embriologai atidžiai stebi zigotos (apvaisintos kiaušialąstės) dalijimąsi. Kitą dieną zigota tampa dvejų, vėliau keturių ląstelių embrionu. Pagrindiniai kriterijai, vertinant embriono kokybę, yra ląstelių skaičius, jų dydžio vienodumas ir fragmentacija (pašalinių darinių buvimas). Dėl fragmentacijos gali sutrikti tolesnis embriono vystymasis. Embrionai vertinami balais nuo 1 iki 4, kur 4 yra aukščiausias įvertinimas. Idealiu atveju, antrą parą embrionas turėtų būti keturių ląstelių, su vienodomis ląstelėmis ir minimalia fragmentacija (ženklinamas 4/4). Trečią parą geras rodiklis - aštuonių ląstelių embrionas su vienodomis ląstelėmis, net ir su nedidele fragmentacija (ženklinamas 8(4/3)).
Embrionai gali būti auginami ne tik iki 4 ar 8 ląstelių stadijos, bet ir ilgiau - iki blastocistos stadijos (5-6 diena). Blastocistos stadijos embrionų auginimas leidžia atrinkti pačius stipriausius, nes ne visi embrionai pasiekia šią sudėtingą vystymosi stadiją. Jei susidaro daugiau blastocistų nei planuojama perkelti, jos užšaldomos ateičiai.
Vienas svarbiausių veiksnių, lemiančių pagalbinio apvaisinimo sėkmę, yra kiaušialąsčių ir spermatozoidų kokybė, kurią dažnai įtakoja poros amžius. Taip pat kritiškai svarbus yra tinkamai subalansuotas moters stimuliacijos protokolas, kruopštus kiaušialąsčių paėmimas punkcijos metu, atsakingas ir kvalifikuotas ginekologo bei embriologo darbas. Be to, būtina naudoti aukščiausios kokybės priemones: embrionų auginimo terpes, specialias lėkšteles, moderniausius inkubatorius, palaikančius optimalią temperatūrą ir dujų koncentraciją, bei pažangias technologijas, pavyzdžiui, „Time-lapse“ technologiją, leidžiančią nuolat stebėti embriono vystymąsi.
Neabejotinai, pagalbinio apvaisinimo sėkmė labai priklauso ne tik nuo specialistų įgūdžių ir modernios įrangos, bet ir nuo aplinkos sąlygų laboratorijoje. "Northway" vaisingumo centro laboratorijoje veikia griežta kontrolės sistema, kasdien vykdoma dviguba patikra, užtikrinanti aukščiausius standartus ir gerą laboratorijos darbą. Nuolat atliekama paviršių užterštumo kontrolė, imami ir vertinami mikrobiologiniai mėginiai.
Vilniaus visuomenės sveikatos centro duomenimis, vienas svarbiausių veiksnių, apdorojant audinius ir ląsteles pagalbinio apvaisinimo laboratorijoje, yra oro kokybė. Ji gali tiesiogiai įtakoti audinių ir ląstelių užteršimo riziką. Bakterijos, virusai ir kiti mikroorganizmai gali sąlygoti embrionų žūtį. Todėl laboratorijos patalpose taikomi itin aukšti švaros reikalavimai, o oras filtruojamas specialiais Hepa filtrais. Šie filtrai sulaiko itin smulkias daleles, tokias kaip virusai, dujų molekulės ir bakterijos. Tai labai svarbu, nes ląstelių apdorojimas, kurį veikia aplinkos sąlygos, turi būti atliekamas aplinkoje, kurioje užtikrinama nustatyta oro kokybė ir švarumas, siekiant kuo labiau sumažinti užteršimo riziką. Europoje yra labai nedaug pagalbinio apvaisinimo laboratorijų, kuriose būtų įrengta tokia pažangi ventiliacinė sistema.
Kai kurios klinikos ir adresai:
- Klaipėda, Naujoji Uosto g.
- Klaipėda, Dragūnų g.
- Vilnius, S. Žukausko g.
- Kaunas, Miško g.
Baigiamasis žodis apie palaikymą

Procesas, susijęs su vaisingumo gydymu ir pagalbinio apvaisinimo procedūromis, gali būti ilgas ir emociškai sudėtingas. Svarbu žinoti, kad esate ne vieni. Daugelis porų susiduria su panašiais iššūkiais, ir svarbiausia yra neprarasti vilties ir ieškoti profesionalios pagalbos. Didelę reikšmę turi ne tik medicininė priežiūra, bet ir psichologinis palaikymas. Vaisingumo klinikos specialistai, gydytojai ir embriologai yra šalia kiekviename žingsnyje, siekdami padėti jums pasiekti svajonę tapti tėvais.
tags: #criotransfer #blastocisti #esito #negativo #cause