Epidurinis kateteris yra svarbi priemonė šiuolaikinėje skausmo valdymo ir chirurgijos srityse, ypač atliekant sudėtingas procedūras, tokias kaip sąnarių artroplastika ar gimdymo metu. Nors epidurinė nejautra paprastai yra saugi ir veiksminga, netinkamas kateterio įvedimas gali sukelti rimtų komplikacijų. Šiame straipsnyje nagrinėsime epidurinio kateterio netinkamo įvedimo problemą, susijusią su apatinių galūnių sąnarių artroplastika ir kitomis procedūromis, bei aptarsime galimas pasekmes ir prevencines priemones.
Kompartment sindromo samprata ir atsiradimo priežastys
Viena iš rimčiausių komplikacijų, susijusių su epidurinės nejautros naudojimu, yra kompartment sindromas (CS). Kompartment sindromas yra ūminė klinikinė būklė, pasireiškianti padidėjusiu tarpsluoksniniu slėgiu uždarame, kaulų ir fascijos apjuostame kompartmente. Nors jis gerai atpažįstamas kaip galima ortopedinių traumų pasekmė, jis labai retai pasireiškia po planinės ortopedinės operacijos, ypač sąnarių artroplastikos. Šiais retais atvejais su juo siejamas daugybė kintamųjų, įskaitant paciento padėtį, koaguliopatiją, didelį minkštųjų audinių atskyrimą, ankstesnius randus ir epidurinę analgeziją.
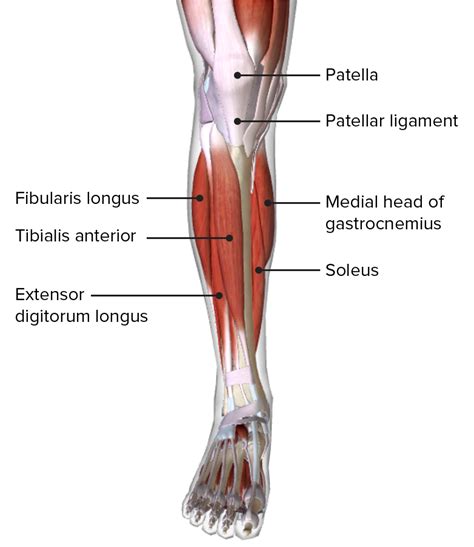
Ūminis apatinės galūnės kompartment sindromas yra skubi chirurginė būklė, sukelta kraujavimo ar paburkimo uždarame, neelastingame raumenų kompartmente, dėl kurio padidėjęs kompartmento slėgis sutrikdo vietinę audinių perfuziją. Dažniausia CS priežastis yra trauma, paprastai ortopedinė ar vaskulinė. Kitos priežastys, susijusios su CS išsivystymu, apima fizinį krūvį, paciento padėtį per ilgas chirurgines procedūras, intramedulinę fiksaciją, ilgalaikį turniketo naudojimą, antikoaguliaciją ir intraveninį narkotikų vartojimą. CS taip pat buvo pastebėtas po planinių ortopedinių procedūrų, daugiausia atliekant klubo ir kelio sąnarių artroplastiką.
Analizuojant literatūrą, atliktas elektroninis MEDLINE duomenų bazės paieškos (iki 2009 m. gruodžio mėn.) naudojant terminus ir Booleano operatorius: „compartment syndrome“ AND „arthroplasty“. Paieška davė 29 publikacijas. Papildomai buvo peržiūrėtos gautų publikacijų nuorodos, siekiant nustatyti daugiau potencialių straipsnių, kurie galėtų būti įtraukti į studiją. Apžvalginiai straipsniai ir redakciniai komentarai buvo atmesti.
Straipsniai buvo laikomi tinkamais, jei jie atitiko šiuos įtraukimo kriterijus: (1) turėjo būti aprašyta apatinės galūnės sąnario artroplastikos procedūra; (2) aprašyti simptomai ar komplikacijos turėjo atitikti kompartment sindromo kriterijus. Du nepriklausomi vertintojai (NGL, NKK) dalyvavo atrankos procese ir nepriklausomai klasifikavo rastus tyrimus kaip susijusius arba nesusijusius su šia apžvalga. Atrinkti tyrimai buvo originalūs straipsniai, pateikti kaip atvejo aprašymai arba atvejų serijos, kuriose apatinės galūnės sąnarių artroplastika buvo minima tarp komplikacijų.
Iš viso dvidešimt publikacijų atitiko tinkamumo kriterijus, datuojamos nuo 1979 iki 2007 m. Trylika tyrimų apėmė vieną atvejo aprašymą, o 7 tyrimai apėmė mažas pacientų grupes (2-7), kuriems buvo atlikta tos pačios rūšies artroplastika arba kurie patyrė CS toje pačioje vietoje. Iš viso aprašyta keturiasdešimt vienas atvejis, įskaitant 22 po klubo artroplastikos, 18 po kelio artroplastikos ir 1 po pėdos priekinės dalies artroplastikos. Buvo įtrauktos penkios skirtingos anatomijos zonos: sėdmenų, šlaunies, blauzdos, pėdos priekinės dalies ir dilbio kompartmentai. Dvylika pacientų buvo vyrai ir 15 moterų, vidutinis amžius - 54,8 metai (nuo 37 iki 75). Iš 22 pacientų, kuriems atlikta totalinė klubo artroplastika (TKA), 16 (72,7%) patyrė CS sėdmenų kompartmente (užpakalinėje dalyje), 4 (18,2%) - šlaunies, ir vienas (4,5%) - blauzdos. Iš 18 pacientų, kuriems atlikta totalinė kelio artroplastika (TKA), 4 (22,2%) patyrė CS sėdmenų srityje, 3 (16,6%) - šlaunies, ir 11 (61,1%) - blauzdos kompartmentuose.
Vidutinė operacijos trukmė buvo 196 minutės (nuo 65 iki 420), o vidutinis laikas nuo operacijos iki CS diagnozės nustatymo - 26 valandos (nuo 0 iki 72). Vidutinis laikas iki fasciotomijos buvo 53,2 valandos (nuo 8 iki 144). Atvejais, kai buvo naudojama epidurinė analgezija, vidutinis jos nutraukimo laikas buvo 30,8 valandos (nuo 12 iki 48). Neurovaskuliniai parametrai buvo užfiksuoti kai kuriuose tyrimuose, nustatant periferinių pulsų nebuvimą tik 13% (4/31) visų atvejų, ir nervų deficitą (sensorinį ar motorinį) 68,42% (26/38) atvejų. Intrakompartmentinio slėgio (ICP) matavimo duomenys buvo užfiksuoti 6 iš 20 tyrimų (8 atvejai), su rodmenimis nuo 32 iki 110 mm Hg. Kitose dviejose ataskaitose ICP matavimas nebuvo atliktas, nes jis buvo laikomas nereikalingu dėl aiškių klinikinių požymių. Visais atvejais, kai buvo matuojamas ICP, jis buvo padidėjęs, kas lėmė vėlesnes fasciotomijas. Pilnas pasveikimas be jokių antrinių CS pasekmių buvo užfiksuotas 52,63% atvejų (20/38). Priešingai, 36,8% (14/38) patyrė motorinius sutrikimus (dažniausiai pėdos kritimą), o 26,3% (10/38) pacientų - sensorinius sutrikimus (nutirpimą, parestezijas).
CS etiologija visais atvejais nebuvo aiškiai nustatyta, dažniausiai buvo daromos retrospektyvios spekuliatyvios prielaidos. Ilgalaikis paciento padėjimas operacijos metu (šoninė padėtis) arba slaugos fazėje (ant nugaros, pusiau sėdimoje padėtyje) buvo laikomas išskirtinai atsakingu už sėdmenų CS po TKA ar TKA. Kraujavimo polinkis, susijęs arba su ilgalaikiu vaistų vartojimu (varfarinas/aspirinas), arba su įprastine trombozės profilaktika (mažos molekulinės masės heparinas po oda, geriamasis varfarinas, arba intraveninis heparinas), daugiausia buvo susijęs su CS šlaunies ar sėdmenų srityje. Iš 26 atvejų, kuriuose buvo nurodytas pooperacinės analgezijos tipas, 17 naudojo nuolatinę epidurinę infuziją, ir 5 iš jų (13-16, 21) tai buvo laikoma atsakinga už vėluojančią CS diagnozę. Turniketas buvo naudojamas 16 TKA ar vienkompartmentinės kelio artroplastikos (UKA) atvejų ir 1 atveju pėdos priekinės dalies artroplastikos.
Epidurinio kateterio netinkamo įvedimo ir jo poveikis
Epidurinis kateteris netinkamai įvestas gali sukelti įvairių problemų, kurios ne visada tiesiogiai susijusios su kompartment sindromu, bet gali turėti didelį poveikį paciento būklei ir gydymui. Vienas iš tokių pavyzdžių yra netinkamas steroidų injekcijos įvedimas į epidurinę erdvę, atliekant juosmeninės epidurinės steroidų injekcijos (LESI) procedūras.
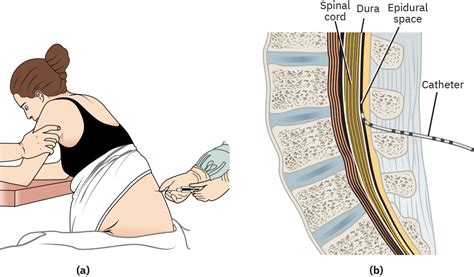
Tyrimai rodo, kad netinkamas adatos galiuko padėties nustatymas, naudojant "pasipriešinimo praradimo" (loss of resistance) techniką, gali pasiekti iki 25,7% atvejų, kai adata patenka į užpakalinius minkštuosius audinius, o ne į epidurinę erdvę. Tai ypač aktualu naudojant 20-gauge Tuohy adatą. Tokiu atveju vietoj gydomojo steroido įvedimo į epidurinę erdvę, jis gali būti suleistas į aplinkinius audinius, taip sumažinant procedūros efektyvumą ir galimai sukeliant nepageidaujamus poveikius. Šiuose netinkamai įvestų adatų atvejų 79% adata buvo rasta ties facetų ir užpakalinės lanko sąvaros pagrindu, tikriausiai už ligamentum flavum. 21% atvejų adata buvo kelių centimetrų atstumu nuo tinkamos epidurinės padėties, kai pasipriešinimo praradimas įvyko virš vidurinės dalies stuburo ataugos.
Šie rezultatai patvirtina, kad "pasipriešinimo praradimo" technika, nors ir paprasta, nėra visiškai patikima. Vaizdo kontrolė, tokia kaip fluoroskopija, nors ir padeda nustatyti adatos padėtį, ne visada gali tiksliai nustatyti adatos galiuko padėtį, ypač esant sąnarių hipertrofijai ar lanko pasvirimo kampui. Todėl kontrastinės medžiagos įvedimas ir epidurogramos atlikimas yra būtini norint tiksliai patvirtinti adatos galiuko vietą epidurinėje erdvėje.
Epidural injection procedure
Be to, netinkamai įvestas epidurinis kateteris gali sukelti ir kitas komplikacijas, tokias kaip:
- Post-dural puncture headache (PDPH): Kai netyčia pažeidžiama kietoji smegenų dangalas, gali atsirasti stiprus galvos skausmas, kuris sustiprėja stovint.
- Nervų pažeidimas: Adata ar kateteris gali tiesiogiai pažeisti nervus, sukeliant skausmą, tirpimą ar raumenų silpnumą.
- Epidurinis hematoma: Tai reta, bet labai pavojinga komplikacija, kai kraujas kaupiasi epidurinėje erdvėje, spausdamas nugaros smegenis ir nervus. Didžiausia rizika kyla pacientams, turintiems kraujo krešėjimo sutrikimų ar vartojantiems antikoaguliantus.
- Infekcija: Bet kokia invazinė procedūra kelia infekcijos riziką.
Prevencija ir valdymas
Norint sumažinti epidurinio kateterio netinkamo įvedimo ir su tuo susijusių komplikacijų riziką, būtina imtis prevencinių priemonių:
- Vaizdo kontrolė: Naudoti fluoroskopiją ar kompiuterinę tomografiją (CT) procedūros metu, siekiant tiksliai nustatyti adatos ar kateterio padėtį. Tai ypač svarbu sudėtingais anatomijos atvejais ar atliekant procedūras be patyrusio specialisto priežiūros.
- Tinkama technika: Atsižvelgti į adatos galiuko kryptį, audinių atsparumą ir naudoti tinkamą technikos variantą, atsižvelgiant į paciento anatomiją ir ankstesnes procedūras.
- Kontrastinės medžiagos naudojimas: Patvirtinti adatos galiuko padėtį epidurinėje erdvėje, suleidžiant nedidelį kiekį kontrastinės medžiagos ir atliekant epidurogramą. Tai leidžia vizualizuoti vaistų pasiskirstymą ir užtikrinti, kad jie patenka į tikslinę vietą.
- Personalas ir mokymas: Užtikrinti, kad procedūras atliekantis personalas būtų tinkamai apmokytas ir patyręs. Reguliarus mokymas ir patirties dalijimasis yra būtini.
- Paciento informavimas: Pacientus reikia informuoti apie procedūros eigą, galimas rizikas ir naudą. Svarbu gauti informuotą sutikimą.
- Vėlyvojo kompartment sindromo prevencija: Operacijos metu ir po jos reikia atidžiai stebėti paciento būklę, ypatingą dėmesį skiriant galimoms CS apraiškoms. Tai apima kraujospūdžio, pulsų, odos spalvos ir temperatūros stebėjimą, taip pat paciento skundų dėl skausmo ar tirpimo vertinimą.
Ypač svarbu pabrėžti, kad epidurinė analgezija, nors ir gali užmaskuoti skausmą, neturėtų būti laikoma vienintele priežastimi vėluojančiai CS diagnozei. Svarbiausia yra palaikyti aukštą įtarumo lygį dėl CS ir atidžiai stebėti visus galimus simptomus.
Epidurinė anestezija ir jos vaidmuo
Epidurinė anestezija yra svarbi anestezijos forma, plačiai naudojama įvairiose medicinos srityse. Ji veikia blokuojant nervinius signalus, perduodančius skausmą, tiesiai stuburo lygyje. Epidurinis tarpas yra erdvė aplink nugaros smegenų dangalus, kurioje įvedamas vietinis anestetikas.
Naudojimo sritys:
- Gimdymas: Epidurinė nejautra yra viena populiariausių skausmo valdymo priemonių gimdymo metu, leidžianti moteriai jausti mažiau skausmo, tačiau išlikti budriai ir dalyvauti gimdymo procese.
- Cezario pjūvis: Ji taip pat plačiai naudojama atliekant cezario pjūvius, užtikrinant greitą ir veiksmingą skausmo malšinimą.
- Didelės pilvo ir dubens operacijos: Epidurinė anestezija gali būti naudojama kaip pagrindinė nejautra arba kaip papildoma priemonė, siekiant sumažinti bendrosios nejautros poreikį ir pagerinti pooperacinį skausmo valdymą.
- Klubo ir kelio sąnarių pakeitimo operacijos: Šiose operacijose epidurinė nejautra gali padėti kontroliuoti pooperacinį skausmą, sumažinti opioidų vartojimą ir pagreitinti paciento atsistatymą.
Privalumai:
- Veiksmingas skausmo malšinimas: Epidurinė nejautra suteikia stiprų ir ilgalaikį skausmo malšinimą, nukreipiant vaistus tiesiai į skausmo signalus perduodančius nervus.
- Sumažintas opioidų vartojimas: Dėl veiksmingo skausmo malšinimo, pacientams reikia mažiau opioidinių analgetikų, o tai sumažina su jų vartojimu susijusius šalutinius poveikius (pykinimą, vidurių užkietėjimą, kvėpavimo slopinimą).
- Greitesnis atsistatymas: Sumažėjęs skausmas ir opioidų vartojimas gali prisidėti prie greitesnio paciento atsistatymo po operacijos, leidžiant anksčiau pradėti judėti ir atlikti reabilitacijos pratimus.
- Pacientas išlieka budrus: Skirtingai nuo bendrosios nejautros, epidurinės nejautros metu pacientas paprastai išlieka sąmoningas, kas leidžia jam bendrauti su personalu ir dalyvauti procedūrose.
Kontraindikacijos ir rizikos:Nors epidurinė anestezija yra gana saugi, ji turi ir kontraindikacijų bei galimų rizikų:
- Paciento atsisakymas: Svarbiausia kontraindikacija yra paciento atsisakymas, todėl būtina gauti informuotą sutikimą.
- Kraujo krešėjimo sutrikimai ir antikoaguliacinė terapija: Pacientams, kuriems yra sutrikęs kraujo krešėjimas arba kurie vartoja antikoaguliantus, kyla didesnė epidurinio hematomos rizika.
- Infekcija injekcijos vietoje ar sisteminė sepsis: Infekcijos atveju epidurinės anestezijos atlikti negalima, nes tai gali paskatinti infekcijos plitimą.
- Padidėjęs intrakranijinis slėgis: Būklės, kurios didina intrakranijinį slėgį, yra absoliučios kontraindikacijos.
Galimos komplikacijos:
- Hipotenzija: Epidurinė nejautra gali sukelti kraujospūdžio sumažėjimą, ypač gimdymo metu.
- Post-dural puncture headache (PDPH): Kaip minėta anksčiau, netyčia pažeidus kietąjį dangalą.
- Nervų pažeidimas: Nors ir reta, galimas adatos ar kateterio sukeltas nervų pažeidimas.
- Epidurinis hematoma: Reta, bet sunki komplikacija.
Epidurinė prieš spinalinę anesteziją:Svarbu atskirti epidurinę nuo spinalinės anestezijos. Nors abi atliekamos stuburo srityje, epidurinė anestezija įvedama į epidurinį tarpą, o spinalinė - į subarachnoidinę erdvę, kurioje yra smegenų skystis. Spinalinė anestezija veikia greičiau ir paprastai trunka trumpiau nei epidurinė. Pasirinkimas tarp šių dviejų priklauso nuo procedūros tipo, trukmės ir paciento būklės.
Apibendrinant, epidurinė anestezija yra vertinga ir plačiai naudojama priemonė skausmo valdymui ir nejautrai užtikrinti. Tinkamas jos taikymas, atsižvelgiant į visas kontraindikacijas ir galimas rizikas, yra būtinas siekiant užtikrinti paciento saugumą ir gerą gydymo rezultatą.